Het 'nieuwe zorgstelsel'
Herken je dat, het lang vast blijven hangen in termen die al lang vervlogen zijn? Ik heb dat al met ons huidige zorgstelsel. In de gauwigheid noem ik dat nog steeds 'het nieuwe zorgstelsel'. Best wel raar. Het stelsel bestaat inmiddels sinds 2006 en is lang zo nieuw niet meer. Daarbij is het ook behoorlijk opportuun als je het woord an sich beschouwt; roep ik met deze Freudiaanse verspreking diep in mijn hart eigenlijk op tot een nieuw zorgstelsel? Ik denk dat een nieuw stelsel of substantiële aanpassing van ons huidige stelsel namelijk niet meer ver weg is van wat wij nu nodig hebben.
Het huidige systeem brengt veel moois met zich. Maar zoals dat gaat met systemen. Over termijn holt het zichzelf vaak uit. Dat gebeurt nu ook met ons huidige DBC-stelsel. Wat ooit bedacht was als goed gebalanceerd en solidair begint behoorlijke scheuren te vertonen. Meer dan ooit gaat het om het verstrekken en betalen van de laagste premie en verder maakt het iedereen niet meer zoveel uit. Tot dat je zelf zorg nodig hebt!
Het stelsel nu is gestoeld op grofweg 3 uitgangspunten:
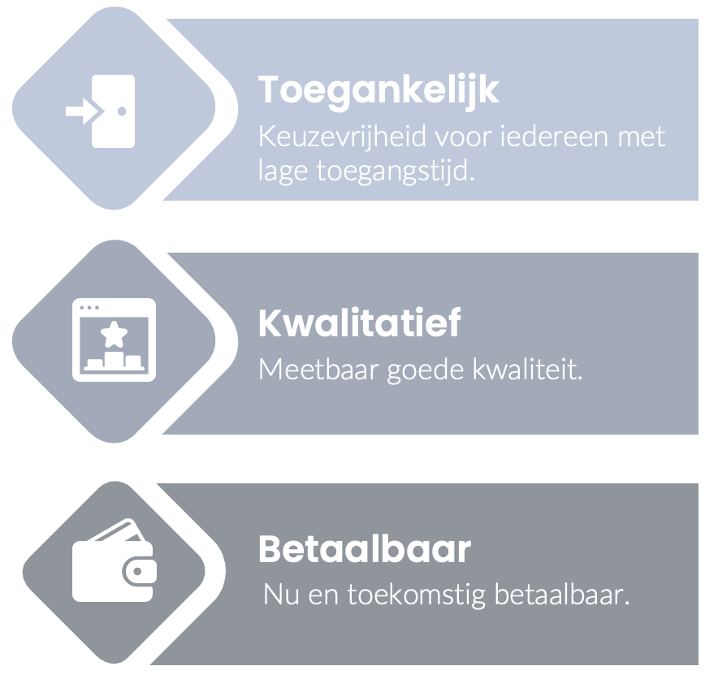
Ik zal geen essay schrijven over de mate waarin elk punt al dan niet tot zijn recht is gekomen. Wel belicht ik graag de in het oog springende onderdelen die goed tot zijn recht zijn gekomen en de punten die niet zo succesvol zijn geworden. Ik raak enkele punten aan die wat mij aangaat het onderwerp van de discussie zouden moeten vormen bij een wijziging van het stelsel. Dit omdat zij nu juist zoveel impact hebben in wat er nu niet goed gaat.
Kostprijzen, verkoopprijzen en uit de markt prijzen
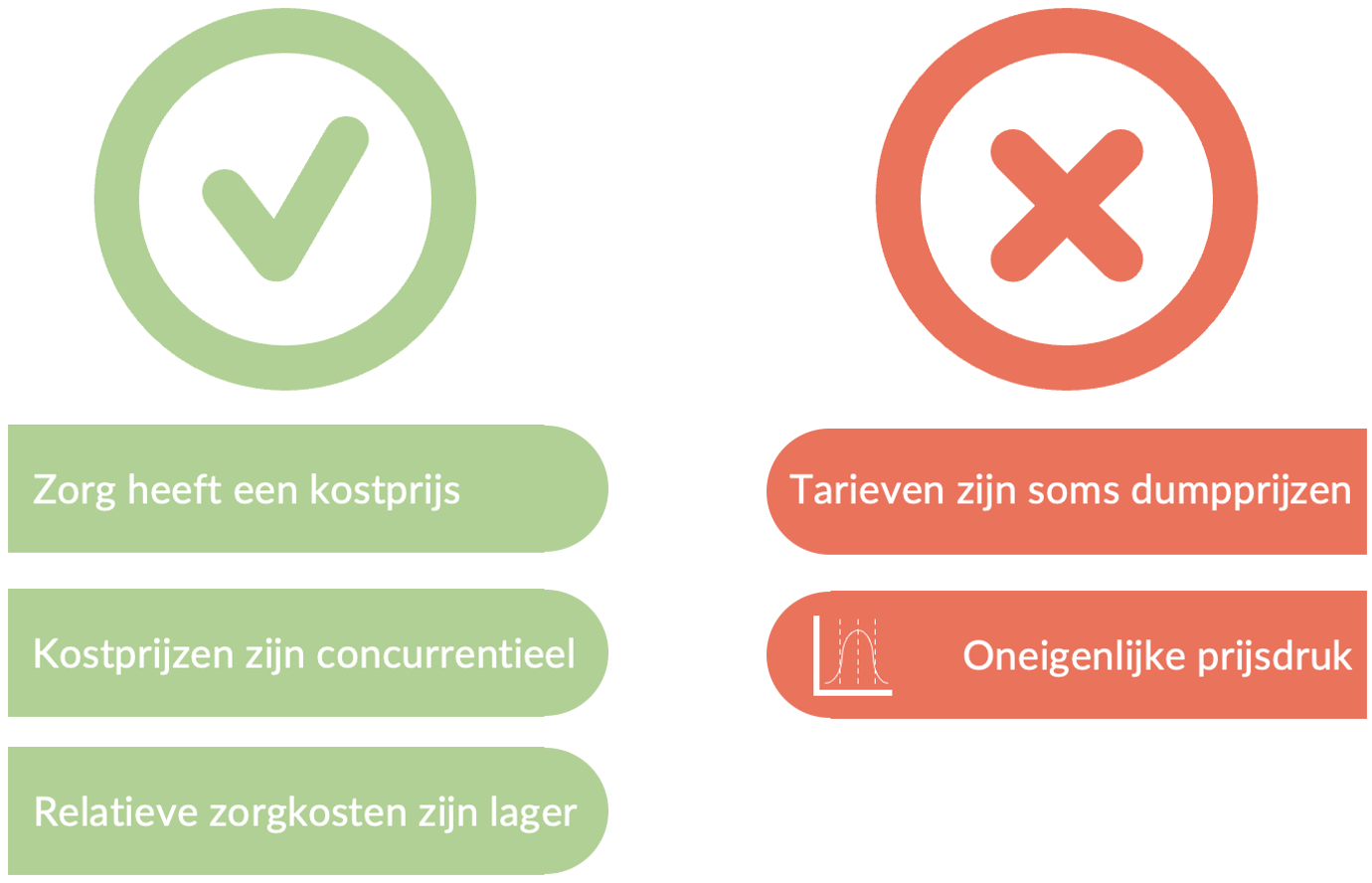
Vanaf het begin van het huidige zorgstelsel is de inrichting ervan erg gefocust op het kunnen controleren van kosten. Als we immers zouden weten wat de zorg exact zou kosten, zouden we het ook kunnen inkopen als zakelijke producten en goederen. Het moet gezegd; na de teruggang van het aantal DBC's (circa 44.000) naar DOT's (circa 4.000) kwam er in ieder geval een beter te overzien aantal diagnoses waarop zou kunnen worden gecontracteerd. Prijzen bleven in het begin echt nog met name rond-gerekend. Pas na langere tijd kreeg de contractering meer vorm naarmate kostprijsberekeningen ook een normatief opbouw karakter meekregen. Niet in alle gevallen is dat zo expliciet gebeurd, maar het ís wel gebeurd.
Is de zorg minder goed geworden? Is de zorg minder waard geworden?
Voor nu is echter die sturing op prijs niet meer van grote betekenis. Althans, niet meer in reële zin. Veel prijzen die nu als 'tarief' worden afgesproken gaan vergezeld door opdrachten vanuit de verzekeraar om deze binnen het percentiel van de x-beste tarieven te laten passen. Een ware race-to-the-bottom. Is de zorg minder goed geworden? Is de zorg minder waard geworden? Nee dat is allemaal niet het verhaal volgens mij. Deze actie vindt nog steeds plaats, omdat de premie van de verzekering betaalbaar moet blijven. In plaats van een betaalbaarheid van de zorg an sich, ligt de focus er met name op om meer verzekerden te krijgen. Een vreemd verschijnsel, terwijl het effect hiervan steeds groter begint te worden in negatieve hoedanigheid bij de zorgorganisaties. Daar wordt het namelijk steeds lastiger om financiële fluctuaties op te vangen, vreemd vermogen aan te trekken en zo investeringen te kunnen plegen die juiste zo nodig zijn. De kernvraag is wat mij aangaat dan ook: zijn we nog steeds zo op zoek naar tariefdruk, of hebben we de invulling van de mogelijkheid om tot prijsdruk te komen inmiddels wel vormgegeven, maar moet de daadwerkelijke kostenbeteugeling ergens anders vandaan komen?
Risico-opslagen en systeemgeld
Vanaf het moment dat een zorgverzekeraar meer verzekerden krijgt wordt zijn marktmacht groter. Dat kan meer werkbaar zijn voor een zorgaanbieder, omdat het zo niet allerhande afspraken hoeft te maken met méér verzekeraars met een substantieel marktaandeel (en die in het beleid van elkaar verschillen). Let wel, op dit moment van schrijven zijn er 10 verzekeraars in Nederland waar ziekenhuizen afspraken mee (moeten) maken; 10! Het intern sturen van beleid wordt met het verkrijgen van een groter marktaandeel van een zorgverzekeraar eenvoudiger. Het blijft tenslotte erg lastig uitlegbaar (en bovendien onwenselijk) waarom verzekerden van verzekeraar X wel binnen een bepaald tijd kunnen worden geholpen en verzekerden van een verzekeraar Y niet. Deze sturing is verre van wenselijk. Deze kaart wordt ook niet veel gespeeld door zorgaanbieders, ermee gebluft wordt er wel en zelfs dat zou niet moeten hoeven.
Okay, meer markmacht door de optredende mutaties in verzekerden aantallen kan fijn zijn, maar wat gebeurt er dan? Het brengt een oneigenlijkheid in de systeemkosten bij de verzekeraars. Op basis van het aantal verzekerden die de verzekeraar verzekert, dient zij reserves aan te houden. Deze verplichting komt voort uit de bepalingen uit Solvency 2. De reserves die de verzekeraar aanhoudt, gaan echter niet óver van de latende naar de verkrijgende verzekeraar. Dat is dus pure winst op het gebied van solvabiliteit voor de latende verzekeraar. Het leidt ook weer tot opbouw van een nieuwe reserve bij de verkrijgende verzekeraar en het is daarmee een dubbel verlies voor de zorg.
Reserves die dus bij de nieuwe verzekeraar ook weer worden opgebouwd en die niet aan de zorg kunnen worden gegeven alsmede de solvabele verrijking bij de latende verzekeraar. Ik noem dat oneigenlijk-systeemgeld. Het is namelijk weliswaar geld dat door de zorgverzekeraar kan worden aangewend om innovaties toe te passen, maar wordt daar niet zondermeer voor aangewend en is daar tevens nooit voor bedoeld.
Slechts circa 3% van alle zorgkosten in Nederland gaan op naar de organisatiekosten van de zorgverzekeraars. Daar vallen deze reserveringen vast ook onder, desalniettemin had het bij de ander systeemmatige aanpak ook geld kunnen zijn dat besteed zou zijn aan zorg zelf. Als nu namelijk blijkt dat zorgsturing op de verschillende beleiden van verzekeraar onwenselijk is, oneigenlijke-systeemgelden dat ook zijn dan roept dat bij mij de vraag op waarom er verschillende zorgverzekerende partijen zijn. Zeker omdat deze elementen raken aan de beginselen van het stelsel. Zorgsturing tast namelijk de toegankelijkheid en of kwaliteit aan en de systeemgelden de betaalbaarheid. Welk voordeel is er dan wel? Ik kom daar straks nog even op terug bij de uitdagingen omtrent de invulling van het Integraal Zorgakkoord (IZA).
Toegankelijkheid
De toegankelijkheid van zorg komt steeds verder onder druk te staan. De capaciteit op zorg neemt af door onder andere een krapte op de arbeidsmarkt. Deze krapte blijft in de komende jaren nog toenemen, terwijl de zorgvraag evenwel blijft toenemen. Dat brengt een divergerend beeld in de probleemoplossing. Het vraagt juist om beide variabelen zo uit te lijnen dat we het probleem van de toegankelijkheid kunnen beteugelen.
Oplopende wachttijden, zwaardere interventies door latere behandeling dan wenselijk etc. Die voorbeelden zijn al schrijnend zichtbaar binnen de geestelijke gezondheidszorg en raken ook steeds meer in het zicht bij de medisch specialistische ziekenhuiszorg.
Het is goed om te kijken naar waar de katalysator van dit probleem zit. In de afgelopen jaren is de zorg die vanuit het ZVW basispakket wordt vergoed, in volume slechts is toegenomen. Ook die variabele verhoudt zich slecht tot de capaciteit en zorgvraag. Daarin zouden explicietere keuzes gemaakt kunnen en bovendien moeten worden. Verbeteringen in de medische technologie of innovatieve chirurgische ingrepen zouden slechts voor vergoeding in aanmerking moeten kunnen komen indien zij:
- wetenschappelijk en of empirisch bewezen medisch (kosten)effectief zijn;
- de kans op herstel bewezen vergroten;
- de (totale) maatschappelijke zorgkosten doen laten afnemen;
- de kwaliteit van leven laten toenemen in combinatie met het maatschappelijk gewin daaromtrent.
Deze laatste is weliswaar bijzonder moeilijk om vorm te geven, maar wel existentieel in de gehele discussie van waarom de medische gezondheidszorg überhaupt bestaat. Ik zie de overheid in het maken van die keuzes in de afgelopen jaren weinig succesvol. Het vergt het maken van pakketkeuzes, of het voeren van de existentiële en of ethische discussies. Zo lang men die hete aardappel voor zich uit blijft schuiven en een steeds groter aandeel van wat mogelijk is qua medische ondersteuning, accepteert en neerlegt bij het steeds verder verkrappende zorgproductieapparaat, wordt de mogelijkheid tot het verlenen van de nodige zorg steeds kleiner.
De verzekeraars kennen bij het voeren van die discussie wél meer successen, maar de rugdekking op dat dossier door de overheid ontbreekt naar mijn idee in grote mate. Veel meer zou de overheid het voortouw moeten nemen in de afweging op bovenstaande variabelen. Om die moeilijke keuzes te faciliteren en het afwegen van dat meerkoppige discussiemonster te accommoderen zou het zorginstituut de hoofdrolspeler moeten zijn. Zij zijn daarin onvoldoende tot hun recht gekomen bij het gebrek aan bestuurlijke ruggengraat vanuit de landelijke overheid en het maakt dat de verzekeraar onterecht weggezet wordt als vervelend en parasitair. De opdracht die zij hebben is gewoonweg niet langer passend.
Pas in de huidige kabinetsperiode zie je de discussie explicieter worden over de concentratie van complexe en dure zorg; zie de discussie over kindercardiologie. Deze discussie wordt vervolgens snel gegijzeld door een onvoldoende inhoudelijk gebalanceerde standpuntinname (dat heeft de NZA bevestigd). Er lijkt veel lobbywerk bepalend te zijn geweest voor de keuze, daar waar inhoud de drager van de keuze had moeten zijn.
In dit mechanisme wordt zichtbaar dat de politiek grote invloed heeft op de zorg. Dat is dezelfde zorg die bedoeld is als markt in het huidige stelsel. Deels is die markt tot stand gekomen. Dat wil zeggen, er wordt volop ondernomen. Er zijn veel specialisten die hebben gemeend te moeten focussen op specifiek zorgaanbod; en met succes. Dat levert keuzevrijheid op en daarmee toegankelijkheid en brengt het nevenschikkende effect dat de focus kwaliteit verhoogt. Het protectionistische ingrijpen vanuit de overheid daarentegen blijft wel in de markt aanwezig en het is de vraag of het stelsel daar passend voor is. Wie is de overheid namelijk om geen instroom regulatie op technologische innovatie toe te passen, maar wel iets te vinden over de tarieven die op de IC maximaal kunnen worden gehanteerd. Tarieven die vervolgens onvoldoende dekkend kunnen zijn en waar de betaalbaarheid van die producten moeten worden aangevuld met de opbrengsten uit electieve zorg. Dit terwijl ziekenhuizen zelf wel de broek op dienen te houden ten aanzien van winst-en-verlies. Ik blijf dat een bijzonder principe vinden. De overheid lijkt daarmee nog te veel willekeurig in te kunnen grijpen omdat het belang van zorg zo verschrikkelijk groot is voor de BV Nederland. Daar dient meer expliciet in bepaald te worden, waar ingrijpen wél mag en gebeurt en waar niet. Er dient vooraf meer navolgbare duidelijkheid te zijn.
Transformatie van zorg en de wachtende uitdagingen
Jarenlang heeft de sector te maken gehad met het bestuurlijk hoofdlijnenakkoord (HLA). Met de eventuele dreiging van de inzet van het macrobeheersinstrument (MBI) werd de totale somma van medisch specialitische zorg "beteugeld". In 2022 is dan toch echt een opvolger van het HLA gekomen met de intrede van het integraal zorgakkoord. Een akkoord waar met name samenwerking in de sector centraal in staat. En ik denk juist dat dit goed is. Zoals al geschetst zijn er kostprijzen in de markt aanwezig, zijn er geen extreme excessen meer door kosten-onbekendheid en zijn de tarieven redelijk uitgelijnd. Het zorgveld ziet er daarmee heel anders uit dan tijdens de intrede van het huidige stelsel in 2006.
Samenwerking is echter topsport. Het is voor veel zorgorganisaties (zeker voor zij met veel multi-discipline aan boord) al moeilijk genoeg om de eigen koers te blijven varen en daarmee alle kikkers-in-de-kruiwagen te houden. Laat staan om dit ook nog te verbreden naar samenwerking met meer organisaties. Ik wil het dan nog niet hebben over de strikte begrenzing van betaaltitels.
Om de samenwerking te stimuleren en succesvol te maken, zouden mijns inziens echter wel een aantal variabelen zoals wij deze nu kennen anders moeten komen te staan. Anders wordt het sowieso gedoemd om de in het IZA genoemde transformatie te laten lukken. Waar de overheid goed op ingesprongen is, is om een transformatiebudget vrij te maken. Gelden om ervoor te zorgen dat innovatie die tot duurzaam adequate en efficiënt samenhangende zorg op poten kan worden gezet. Ook de marktleidende verzekeraars in de lead stellen om daarmee een oordeel op innovatiebeleid te vellen is erg werkzaam. Stiekem gaan we daarmee wat terug richting representatie? Maar dan?
Zodra een initiatief is uitgewerkt en met de prove-of-the-pudding van het initiatief de opbrengsten wil inbedden in de organisatie, dient daar wel een duurzame betaaltitel tegenover te staan. Daar waar de prijsdruk nog zo onevenredig groot is, de toegankelijkheid van de zorg onder druk staat en niet iedereen hetzelfde belang heeft om kwaliteit inzichtelijk te maken een nogal ingewikkeld vraagstuk. Zou het dan niet veel wenselijker zijn om juist aan deze transformatie te koppelen dat zij die zich tot deze innovatie verbinden (ongeacht de zorgsoort) ook de uitwerking op de duurzame betaaltitel meenemen? Dat zou wat mij aangaat een no-brainer zijn. Dan geef je namelijk het heft in handen waar de partijen onderling nu de drempels zien liggen. Die kunnen per samenwerking verschillen, maar zij die nu in actie komen mogen best als ambassadeur voor de sector dienen. Hoe kan de samenwerking op een glad geplaveide vloer doorgaan als de initiatiefase voorbij is? Help de samenwerkende organisaties om conform hun eigen financieringsvoorstel betaald te gaan worden, zolang passend bij de beginselen van het stelsel waarmee ik mijn betoog begon.
Ik zou niet voorstellen om het huidige zorgstelsel compleet op zijn kop te zetten. Aan de hand van de ambassadeurs die nu gevonden worden als innovatieve kracht in de markt, zou ik lering trekken uit wat werkt. Ik zou daarmee voorstellen dat het stelsel iteratief aangepast wordt en dat daar op den duur verbreding in gevonden wordt. Zo’n beetje in de gedachte van de appreciative incquiry; wát waren nu echt de sleutels van succes. Wát moeten we vandaag blijven doen, wát moeten we morgen gaan doen, en wát moeten we zeker niet meer gaan doen omdat het ons niet helpt.
Maar goed, dat blijft slechts mijn kijk op de zaak. Laat het mij gerust weten als je hier eens over gedachte van wilt wisselen met mij; leuk!


